Wenn Patienten zu Kunden werden: Ein Überblick zur McKinsey-Studie zum Thema „zukünftiges Krankenhaus“
Wie wird das Krankenhaus der Zukunft 2030 aussehen? Eine Studie von McKinsey&Company zeigt, dass viele Modelle parallel in einer dynamischen Netzstruktur bestehen werden. Das kleine Rundum-Service-Krankenhaus ist jedoch ein Auslaufmodell. Ein Beitrag von Sören Eichhorst, Jonathan Jenkins und Natasha Stern.
Bisher haben Krankenhäuser als „One-Stop Shop“ fungiert und eine breite Servicepalette angeboten – nicht nur medizinische Behandlungen und chirurgische Eingriffe, sondern auch Pflegeleistungen für kranke und verletzte Patienten. Da jede lokale Kommune auf das komplette Servicespektrum vor Ort zugreifen wollte, hat die Anzahl von Services in nahezu allen Krankenhäusern im Laufe der Zeit zugenommen. In den letzten zehn Jahren ist dieses Modell allerdings zunehmend hinfällig geworden. Finanzielle Einschränkungen, zunehmende Teilspezialisierung und ein immer besseres Verständnis der Korrelation zwischen Größe und klinischer Qualität zwingen die Anbieter dazu, ihre Versorgungsansätze zu überdenken. Gleichzeitig eröffnen neue Behandlungen und Technologien neue Chancen.
Kostenträger und Patienten erhalten zunehmend mehr Einblick in die Kosten und Ergebnisse. Dadurch tolerieren sie Unterschiede zwischen einzelnen Anbietern weniger. Diese Transparenz erhöht zusätzlich den Druck auf die Krankenhäuser, bessere Qualität und Services zu erbringen – und das zu niedrigeren Kosten. Hinzu kommt die längere Lebenserwartung von Patienten mit chronischen Erkrankungen wie Diabetes und COPD. Sie benötigen zunehmend ambulante Versorgung. In Zeiten, in denen die Krankheit akut ist, muss diese eng mit Krankenhausaufenthalten koordiniert werden.
Unabhängige, kleine Krankenhäuser mit breitem Service sind Auslaufsmodelle
Daher müssen die Krankenhäuser ihren Versorgungsansatz überdenken und grundlegend ändern. In den kommenden 15 Jahren werden sie eine Reihe flexibler Netzstrukturen aufbauen, um nebeneinander zu bestehen, zu kooperieren und dynamisch zu interagieren. Jedes Krankenhaus spielt bei der Verbesserung der Gesundheitsversorgung eine tragende Rolle. Exzellenzzentren mit Spezialisten werden für besondere oder komplexe Bedürfnisse genutzt, während Tageschirurgien für Routineeingriffe zuständig sind. Regionale Krankenhäuser mit nur einem Standort bestehen parallel zu Ketten mit mehreren Standorten und lokalen Partnerschaften.
Die Verlagerung der Versorgung in die Gemeinschaft durch mobile Behandlung zu Hause oder Telehealth-Lösungen bedingt das Wachstum spezialisierter Versorgung. Die erfolgreichsten Anbieter werden Technologien nutzen, um Versorgung und Effizienz in großen Einrichtungen und in verschiedenen Umgebungen besser aufeinander abzustimmen. Das einzige Modell, das rückläufig ist, sind die kleinen unabhängigen Krankenhäuser mit einem breiten Servicespektrum.
Unsere Analyse weist darauf hin, dass diese Trends vier wesentliche Auswirkungen haben, die im folgenden vorgestellt werden.
1. Anzahl und Dauer stationärer Behandlungen ist rückläufig
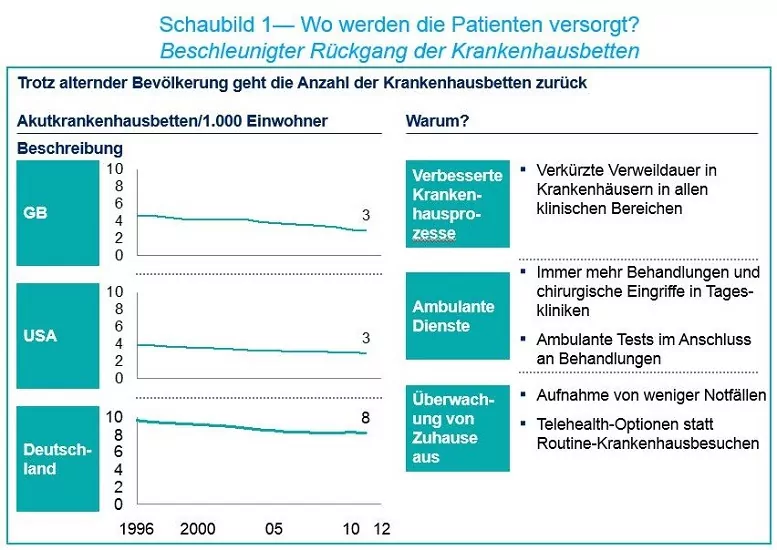
Die Reduzierung stationärer Betten ist zum Großteil auf eine bessere Steuerung der Patientenflüsse und neue technische Ausrüstung zurückzuführen, die eine schnellere, effizientere Behandlung bestimmter Erkrankungen ermöglichen. Beispielsweise wird die verstärkte Inanspruchnahme ambulanter Versorgung die durchschnittliche Dauer der Krankenhausaufenthalte verkürzen, da Nachuntersuchungen nach Eingriffen verstärkt in einem ambulanten Rahmen oder durch Allgemeinärzte durchgeführt werden. Auch Telehealth-Lösungen von Zuhause aus werden die Anzahl von Routineuntersuchungen in Kliniken reduzieren und Vorsorgeuntersuchungen verbessern. Unnötige Krankenhauseinweisungen können so vermieden werden.
2. Spezialisierter klinischer Service wird verstärkt ausgelagert
Viele Krankenhäuser lagern heutzutage Unterstützungsservices wie Reinigung, Catering und Wäscherei aus. Deutlich weniger von ihnen sind bisher bereit, den gleichen Ansatz auf die klinischen Services auszudehnen. Wir sind der Ansicht, dass diese Vorbehalte mit der Überwindung von Kosten – und Qualitätsbedenken allmählich wegfallen werden. Bereits heute bietet zum Beispiel die in Großbritannien angesiedelte Medica Group über 90 Organisationen ganzjährige Teleradiologie-Reportingservices – rund um die Uhr an sieben Tagen pro Woche. Die Kosten dafür sind halb so hoch wie die Überwachung durch interne beratende Radiologen, und das, obwohl Medica nur sehr erfahrene, speziell ausgebildete Radiologen beschäftigt.
Viele Faktoren beeinflussen die Make-or-Buy-Entscheidung der Krankenhausgeschäftsführer. Die mangelnde Kostentransparenz erschwert die Bestimmung der wahren Kosten für die interne Serviceerbringung. Auch die Einholung genauer Marktinformationen zu Wettbewerbern ist nicht einfach. Krankenhausdirektoren haben häufig das Gefühl, dass sie bessere Qualität erbringen können, wenn sie die Mitarbeiter und die Serviceerbringung kontrollieren. Durch die bessere Sichtbarkeit von Ergebnissen und neue Technologien, die Innovationen und Automatisierung vorantreiben, erwarten wir eine signifikante Verlagerung der Services hin zu qualitativ hochwertigen, kostengünstigen Spezialisten. In Zukunft können Krankenhäuser einfach nur Orte sein, an denen verschiedene Dienstleister das gesamte Versorgungsspektrum abdecken – ähnlich wie beispielsweise an Flughäfen.
3. Mehr Anbieternetze, die Skaleneffekte ausschöpfen, entstehen
Die klinischen Ergebnisse verbessern sich deutlich, je mehr Patienten in ihrem Fachgebiet Ärzte annehmen und behandeln. Durch Konsolidierung der Fähigkeiten in Exzellenzzentren erzielen Krankenhäuser ständig bessere Ergebnisse als Anbieter mit unterkritischer Größe. Und auch für das Management machen sich die Vorteile von Skaleneffekten bemerkbar: niedrigere Overhead-Kosten, eine höhere Einkaufskraft und die Fähigkeit, stärker in Kompetenzen, Innovationen und Technologien zu investieren. Die damit verbundenen Fixkosten lassen sich auf mehr Patienten verteilen.
Aus diesen Gründen wird Größe bei der Gesundheitsversorgung ein immer wichtigerer Faktor werden. Komplexe Notfallversorgung 24 Stunden am Tag an sieben Tagen die Woche wird in den größten und am besten ausgestatteten Abteilungen konsolidiert. Die Patienten werden von ambulanten Teams behandelt und stabilisiert. Dann werden sie zum richtigen Ort transportiert, an dem sie gezielt behandelt werden können.
So wurde zum Beispiel in London die Notfallbehandlung von Schlaganfallpatienten transformiert, und zwar durch 8 Stroke Units für hyperakute Fälle (statt der zuvor 31 Allgemeinkrankenhäuser), in denen Patienten in den ersten 72 Stunden nach einem Schlaganfall versorgt werden. Die Anzahl von Thrombolysen – Behandlungen, die unmittelbar nach einem Schlaganfall eingeleitet werden können – ist in London im Jahr 2009 von 3,5 Prozent auf 14 Prozent im Jahr 2012 gestiegen, verglichen mit dem nationalen Durchschnitt von 7 Prozent [4]. Durch diese Umstellung konnte die Anzahl von Todesfällen durch Schlaganfälle um 96 Fälle pro Jahr gesenkt werden. Die durchschnittliche Aufenthaltsdauer im Krankenhaus wurde um 1,5 Tage [5] verkürzt.
Auch in der elektiven Versorgung machen sich Skaleneffekte bemerkbar. So betreibt beispielsweise die Capio Group 36 Krankenhäuser, die auf über 100 Standorte verteilt sind, und konzentriert sich auf einheitliche operative Exzellenz. Durch den systematischen Vergleich der standortübergreifenden Ergebnisse und standardisierte Versorgungsprotokolle schafft die Gruppe Exzellenzzentren. Gleichzeitig senkt sie die Kosten und reduziert klinische Abweichungen im gesamten Netz.
Ein greifbares Ergebnis ist das Rapid-Recovery-Modell: Es ermöglicht 75 Prozent aller Patienten, die eine künstliche Hüfte erhalten haben, als Tagesfälle behandelt oder bereits am Tag nach dem Eingriff entlassen zu werden. Mit mehr Transparenz und einer engeren Zusammenarbeit könnten öffentliche Krankenhausnetze solche Verbesserungen sogar in noch größerem Stil umsetzen.
4. Stärkere vertikale Integration
Für viele Gesundheitssysteme, Patienten und Politiker stellt sich die Frage, was mit den Krankenhäusern mit unterkritischer Größe geschehen soll. Die in den vorherigen drei Punkten geschilderten Trends machen sie zunehmend unrentabel. Aus unserer Sicht liegt ihre Zukunft darin, dass sie echte lokale Krankenhäuser werden, die den Patienten in ihrem Einzugsgebiet ein stärker vertikal integriertes Angebot anbieten und sich mit größeren Zentren vernetzen. Dabei werden häufig technologische Lösungen für eine verbesserte Spezialistenversorgung genutzt. Viele Netzwerke für Primärversorgung und gemeindenahe Versorgung sind derzeit klein und fragmentiert. Deshalb sind diese Krankenhäuser momentan nur begrenzt dazu in der Lage, effiziente, ganzheitliche Services zu erbringen oder in Diagnosetechnologien und neue Spezialistenfähigkeiten zu investieren. Sie können die nötige Größe erreichen, indem sie ihre Services mit denen eines lokalen Krankenhauses bündeln – und für dieses einen Rettungsanker bedeuten.
Daher gehen wir von einer zunehmenden lokalen vertikalen Integration aus, die zum Aufbau äußerst funktionstüchtiger Gesundheitsnetze beiträgt. In einer Region Deutschlands wurde das Netzwerk „Gesundes Kinzigtal“ ins Leben gerufen, die sechs Krankenhäuser, 67 Fachärzte und Therapeuten für die ambulante Versorgung, 11 Pflegeheime, 5 Fitnessstudios, 5 ambulante Pflegedienste und einen Reha-Spezialisten umfasst. Die Teilnehmerzahl ist von nur 875 im Jahr 2006 auf nahezu 10.200 im Jahr 2014 angestiegen.
Umfragen zeigen eine hohe Zufriedenheit und Mitwirkung der Patienten. Ergebnis dieser Integration sind Kosten, die 7 Prozent unter dem nationalen Durchschnitt liegen. Die klinischen Ergebnisse sind sehr gut —es gibt 7 Prozent weniger Frakturen bei Patienten mit Osteoporose als in Nachbarbundesländern — und „Gesundes Kinzigtal“ gibt an, dass die Lebenserwartung durch die Initiative im Durchschnitt um 1,4 Jahre gesteigert werden kann. Damit liegt sie über dem bundesdeutschen Wert. [6]
Ein vertikal integriertes System erfordert keinen übergreifenden Verantwortlichen, obwohl dies die Entscheidungen in Bereichen wie Investitionen, Vergütung, Personalbesetzung, Fähigkeiten und Informationssysteme vereinfacht. Während durch lokale Partnerschaften und Kooperationen zwischen öffentlichen und privaten Anbietern integrierte Netze geknüpft werden können, von denen beide Seiten profitieren, sind die Herausforderungen für das Management in der Regel größer.
Das Krankenhaus der Zukunft wird verschiedene Formen annehmen. Der Fokus wird vermehrt auf der Bereitstellung umfassender spezialisierter Dienste durch dynamische lokale beziehungsweise regionale Netze liegen. Der Zugang zu allen möglichen Services unter einem Dach wird an Bedeutung verlieren. Erfolgreiche Netzwerke können in ihrem Einzugsbereich das volle Servicespektrum hochqualitativer Versorgung bieten. Sie werden flexibel genug sein, um sich schnell an die sich verändernden Gesundheitsbedürfnisse der lokalen Bevölkerung anzupassen. Erst im Laufe der Zeit wird sich zeigen, welche Modelle am effektivsten sind.
Eines ist jedoch klar: Das traditionelle Krankenhauskonzept als zentrales Gebäude, das das gesamte Servicespektrum aus einer Hand anbietet, wird immer weniger zu finden sein.
2. The World Bank, World Databank
3. Angabe von Melvin Samsom, CEO des Karolinska University Hospital, Oktober 2015
4. http://www.hsj.co.uk/resource-centre/best-practice/care-pathway-resources/the-six-steps-to-delivering-better-stroke-care/5044173.article http://www.theguardian.com/healthcare-network/2012/jul/03/stroke-care-success-london-nhs
5. S Morris et al., “Impact of centralising acute stroke services in English metropolitan areas on mortality and length of hospital stay: difference-in-differences analysis” BMJ 2014; 349
6. Von der Website Gesundes Kinzigtal (gesehen am 10.12.2015); Jahresbericht Gesundes Kinzigtal 2014; auch OptiMedis-Bericht 2014 „Ergebnisqualität Gesundes Kinzigtal – quantifiziert durch mortalitätskennzahlen“

