Es könnte sein, dass die Plastische Chirurgie bei der Behandlung großer Geschwüre, wie sie beispielsweise bei Patienten mit schweren Verbrennungen, Druckgeschwüren oder Diabetes zu beobachten sind, irgendwann ein Relikt der Vergangenheit sein wird. Bei Geschwüren wird nach aktuellem Stand zumeist ein Stück Haut transplantiert – fällt es außerordentlich groß aus, stellt das bereits eine Herausforderung dar. In diesen Fällen ist es möglich, Hautstammzellen des Betroffenen zu segregieren, im Labor wachsen zu lassen und anschließend wieder in den Patienten zu verpflanzen. Diese Prozedur benötigt allerdings sehr viel Zeit. Folglich kann sie ein großes Risiko für den Patienten darstellen und ist somit nicht immer effektiv.
Nun entwickelten die Wissenschaftler am Salk Institute in Kalifornien eine Technik, mit der sich Zellen in offenen Wunden direkt in neue Hautzellen umwandeln lassen. Der neuartige Ansatz basiert darauf, dass die Zellen in einen stammzellenartigen Zustand „umprogrammiert“ werden und könnte dabei helfen, Hautschäden zu heilen, den Auswirkungen des Alterns entgegenzuwirken und außerdem zu einem besseren Verständnis von Hautkrebs führen.
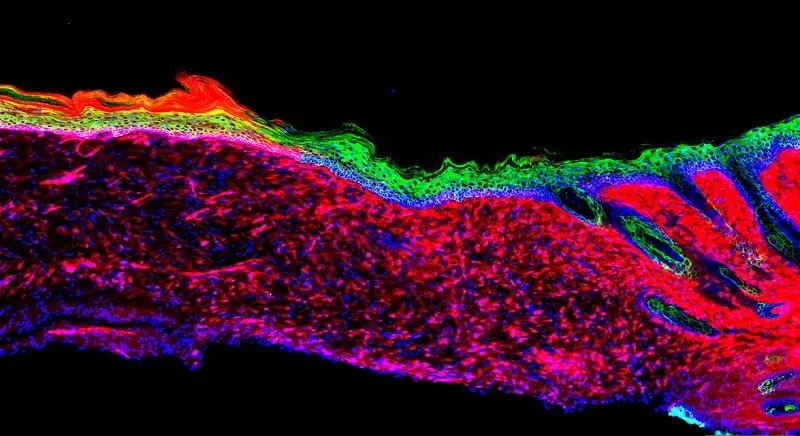
Die Migration – oder Transplantation – von Keratinozyten aus der Basalzellschicht in eine Wunde ist ein essenzieller Schritt in der Wundheilung. Denn diese stammzellartigen Zellen aus der Oberhaut (Epidermis) fungieren als Vorläufer der verschiedenen Hautzellen. Durch den Verlust mehrerer Hautschichten enthalten großflächige, gravierende Wunden jedoch keine Keratinozyten dieser Art mehr. Und selbst wenn die Wunde schließlich heilt, sind die Zellen, die sich in dem Bereich multiplizieren, hauptsächlich an der Verschließung und Entzündung der Wunde beteiligt, statt an der Hautregeneration.
Um zu verstehen, was für eine Reprogrammierung der Zellen alles notwendig sein würde, verglichen die Forscher zunächst die Menge der verschiedenen Proteine in den Keratinozyten und Entzündungszellen. So bestimmten sie 55 „Reprogrammierungsfaktoren“, die potenziell an der Festlegung der eindeutigen Zellidentität der basalen Keratinozyten beteiligt sind. Durch die Trial-and-Error-Methode und weitere Experimente zu jedem einzelnen der Faktoren blieben schließlich vier Faktoren übrig, die bei der Umwandlung zu basalen Keratinozyten eine entscheidende Rolle spielen. Als anschließend Geschwüre an Mäusen einer Oberflächenbehandlung mit den zuvor ermittelten, vier Faktoren unterzogen wurden, bildeten die Wunden innerhalb von 18 Tagen gesunde Haut (Epithel). Mit der Zeit breitete sich die somit entstandene Haut aus und verband sich schließlich mit dem umliegenden Gewebe – sogar in großflächigen Geschwüren. Als die Forscher jeweils drei und sechs Monate später einige molekulare, genetische und zelluläre Tests durchführten, verhielten sich die untersuchten Zellen wie gesunde Hautzellen.
„Unsere Beobachtungen stellen einen ersten Grundsatzbeweis für die in vivo Regeneration eines gesamten drei-dimensionalen Gewebes dar, im Gegensatz zu wie bisher einzelnen Zelltypen“, sagte Juan Carlos Izpisua Belmonte, Professor am Salk Institut und einer der Hauptautoren der Studie. Ferner fügte er hinzu: „Dieses Wissen könnte sich nicht nur für die Wiederherstellung verletzter Haut als nützlich erweisen, sondern auch die regenerativen Ansätze in anderen menschlichen pathologischen Situationen und auch beim Alterungsprozess, bei dem die Geweberegeneration eingeschränkt ist, lenken.“
Izpisua Belmonte und sein Forschungskollege Masakazu Kurita planten also, diese Zellen direkt in basale Keratinozyten umzuwandeln, ohne sie jemals aus der Wunde zu entfernen. Oder wie Kurita es ausdrückte: „Wir wollten da Haut entstehen lassen, wo überhaupt gar keine Haut war.“
Um die Technik zu optimieren und an anderen Geschwüren zu testen, haben die Forscher bereits weitere Studien geplant. „Bevor wir mit unserer Methode den nächsten Schritt gehen können, müssen wir weitere Untersuchungen bezüglich der langfristigen Sicherheit unseres Ansatzes durchführen und dessen Effektivität so gut es geht verbessern“, sagte Kurita.
Veröffentlicht wurden die Ergebnisse der Untersuchungen am 05.09.2018 im Journal Nature.
Übersetzt von Dominik Heller (arzt & karriere Redaktion)
Mehr interessante Beiträge zu Forschung und Wissenschaft finden Sie hier.
